Índice
A Ligação Ocultada entre a SOP e a Saúde Intestinal
A síndrome dos ovários policísticos (SOP) é um desequilíbrio hormonal comum que afeta cerca de 6-13% das mulheres em idade reprodutiva em todo o mundo (1). Acredita-se que seja causada por uma combinação de fatores genéticos e ambientais. No entanto, há outro fator-chave frequentemente negligenciado — o microbioma intestinal.
Evidências emergentes sugerem que desequilíbrios em nossos micróbios intestinais podem estar alimentando os sintomas da SOP. Então, vamos explorar o que é a SOP, como o microbioma a afeta e se intervenções focadas no intestino podem oferecer uma nova abordagem para o tratamento.
O que é SOP?
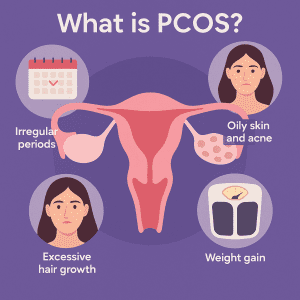 A SOP afeta o funcionamento dos ovários, resultando em um desequilíbrio dos hormônios reprodutivos. Indivíduos com SOP normalmente desenvolvem muitos pequenos sacos cheios de líquido chamados folículos em seus ovários. Esses folículos podem afetar a liberação de óvulos e contribuir para altos níveis de andrógenos, hormônios que desempenham um papel significativo no desenvolvimento masculino.
A SOP afeta o funcionamento dos ovários, resultando em um desequilíbrio dos hormônios reprodutivos. Indivíduos com SOP normalmente desenvolvem muitos pequenos sacos cheios de líquido chamados folículos em seus ovários. Esses folículos podem afetar a liberação de óvulos e contribuir para altos níveis de andrógenos, hormônios que desempenham um papel significativo no desenvolvimento masculino.
Os sintomas da SOP incluem períodos irregulares ou ausentes, problemas de fertilidade, ganho de peso, crescimento excessivo de pelos no rosto, peito e costas, pele oleosa e acne. A SOP também pode estar associada a um maior risco de certas outras condições de saúde, incluindo doenças cardiovasculares, infertilidade e diabetes tipo 2.
Embora a causa exata da SOP ainda não seja totalmente compreendida, acredita-se que genética, resistência à insulina e inflamação sejam os principais impulsionadores da condição. Muitos indivíduos com SOP têm níveis mais altos de insulina, o que pode aumentar a produção de andrógenos e contribuir para os sintomas. Além dos hormônios, pesquisas emergentes sugerem que desequilíbrios no microbioma intestinal também podem desempenhar um papel na SOP, oferecendo uma ligação potencial entre a disfunção metabólica e o distúrbio.
Como o Microbioma Intestinal Influencia a SOP?
À medida que nossa compreensão evolui, pesquisas mostram que nossos micróbios intestinais desempenham um papel no equilíbrio dos hormônios em nosso corpo e também no desenvolvimento da inflamação sistêmica, ambos fatores-chave na SOP. Isso levou os pesquisadores a explorar como a disbiose intestinal impacta diretamente esses aspectos metabólicos e endócrinos em mulheres com SOP.
Primeiramente, uma das principais maneiras pelas quais um microbioma intestinal desequilibrado pode impactar a função ovariana é através de seu papel na resistência à insulina, presente em um número significativo de mulheres com a condição. Quando o microbioma intestinal está desequilibrado, isso pode interferir na capacidade do corpo de processar glicose de forma eficiente, levando a níveis mais altos de insulina e agravando os sintomas da SOP (2).
Em segundo lugar, um microbioma intestinal disbiótico também pode contribuir para a inflamação crônica de baixo grau, frequentemente observada em mulheres com SOP. Isso ocorre porque o intestino está intimamente ligado ao sistema imunológico do corpo e à regulação das respostas inflamatórias. Componentes estruturais de certas bactérias intestinais podem iniciar respostas inflamatórias generalizadas, enquanto alguns subprodutos metabólicos da atividade bacteriana podem combater a inflamação e promover efeitos anti-inflamatórios.
Finalmente, os micróbios em nosso intestino também podem impactar diretamente os níveis hormonais no corpo, particularmente aqueles envolvidos em nossa saúde reprodutiva. Por exemplo, muitos micróbios intestinais produzem β-glucuronidase, uma enzima que impede a inativação do estrogênio, ajudando a manter níveis ativos de estrogênio no corpo. Eles também podem influenciar os níveis de progesterona e andrógenos, contribuindo para um ambiente hormonal equilibrado (3).
Alterações no Microbioma Intestinal na SOP
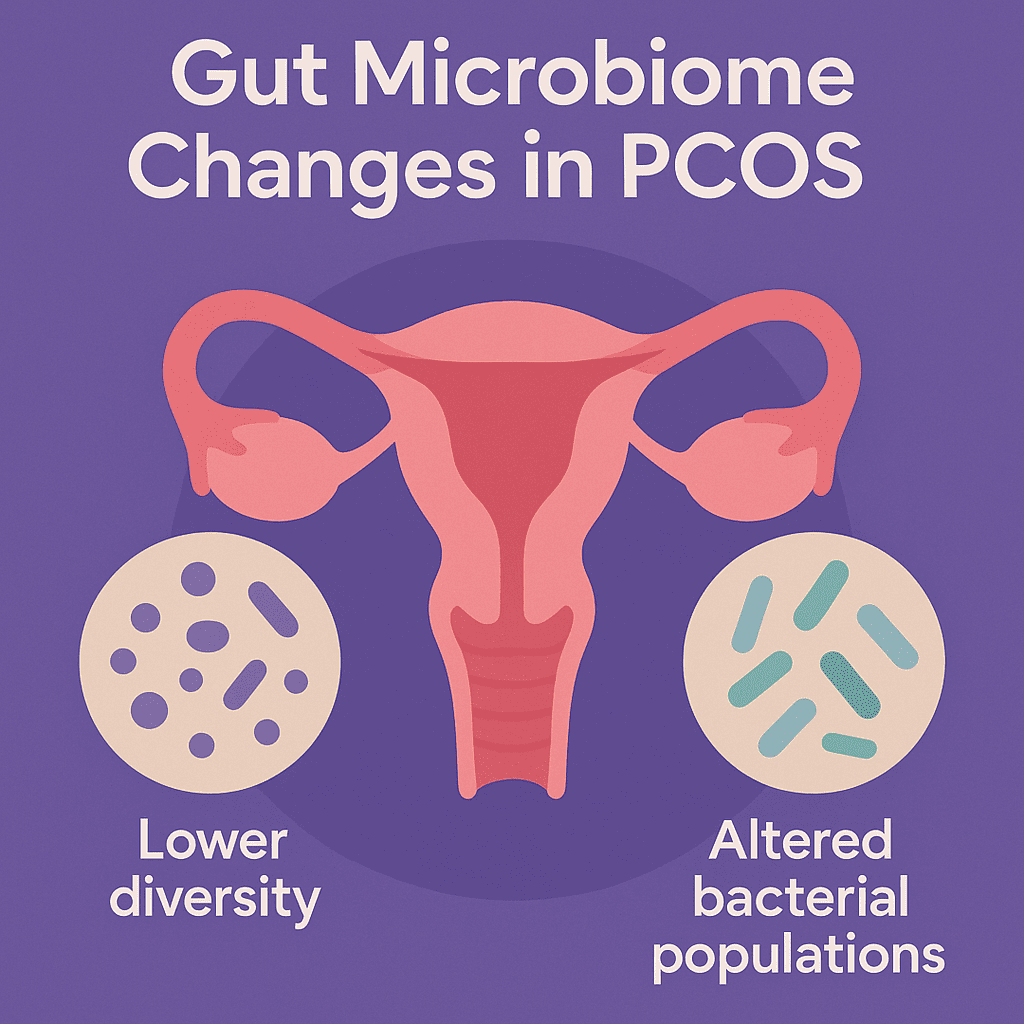 Com base nesses mecanismos, estudos revelaram que mulheres com SOP frequentemente apresentam menor diversidade microbiana e mudanças em populações específicas de bactérias intestinais. Isso pode contribuir para os desequilíbrios metabólicos e hormonais observados nessa condição. Especificamente, pacientes com SOP mostraram ter diminuição da diversidade alfa e beta, indicando um microbioma intestinal menos diversificado e desequilibrado (4).
Com base nesses mecanismos, estudos revelaram que mulheres com SOP frequentemente apresentam menor diversidade microbiana e mudanças em populações específicas de bactérias intestinais. Isso pode contribuir para os desequilíbrios metabólicos e hormonais observados nessa condição. Especificamente, pacientes com SOP mostraram ter diminuição da diversidade alfa e beta, indicando um microbioma intestinal menos diversificado e desequilibrado (4).
Em uma revisão recentemente publicada de catorze estudos de pesquisa, táxons bacterianos específicos foram mostrados como alterados em pacientes com SOP em comparação com controles saudáveis. Dentro desses estudos, mulheres com SOP tiveram uma maior abundância de Fusobacterium, Ruminococcus gnavus e Escherichia-Shigella e níveis mais baixos de Dysosmobacter, Schaedlerella e Clostridiisalibacter. Curiosamente, as diferenças microbianas intestinais variaram regionalmente e também dependiam dos níveis de testosterona, com pacientes com níveis mais altos de testosterona apresentando maiores níveis de Prevotella, Blautia, Dialister, Ruminococcus_torques_group e UCG-002 e níveis mais baixos de Alistipes, Dysosmobacter, Phocaeicola e Faecalibacterium (5).
Da mesma forma, um estudo piloto mostrou que, embora os grupos bacterianos dominantes permanecessem relativamente estáveis, pacientes com SOP tiveram alterações nos níveis de algumas bactérias menos comuns. Notavelmente, os níveis de Tenericutes e da família S24-7 (de Bacteroidetes) foram menores em pacientes com SOP e isso foi associado a parâmetros reprodutivos. No mesmo estudo, pacientes com SOP também mostraram alterações em alguns marcadores de integridade da barreira intestinal.
Significativamente, mulheres com SOP que também têm resistência à insulina apresentaram um perfil diferente de microbioma intestinal em comparação com mulheres saudáveis e aquelas com SOP isoladamente. Em particular, mulheres com SOP e resistência à insulina têm mais bactérias Enterococcus, o que pode contribuir para a resistência à insulina ao alterar o metabolismo intestinal (6).
Um achado notável em mulheres com SOP e transtornos de humor é uma abundância reduzida de Butyricicoccus. Essa bactéria intestinal benéfica está envolvida na produção do ácido graxo de cadeia curta, butirato, que desempenha um papel fundamental na manutenção da integridade da barreira intestinal e na regulação da inflamação. Assim, níveis reduzidos de Butyricicoccus podem contribuir para o aumento da neuroinflamação, potencialmente exacerbando os transtornos de humor comumente vistos em pacientes com SOP (7).
Enquanto isso, níveis aumentados de Sutterella em pacientes com SOP foram associados a fatores metabólicos, incluindo metabolismo da glicose, obesidade e integridade da barreira intestinal, sugerindo um papel potencial no desenvolvimento da resistência à insulina e inflamação sistêmica em indivíduos afetados.8
Melhorar a Saúde Intestinal Pode Ajudar a Controlar a SOP?
Dado o papel significativo que nosso microbioma intestinal desempenha na regulação do equilíbrio metabólico e hormonal na SOP, surge a pergunta: melhorar nossa saúde intestinal pode oferecer uma estratégia viável para controlar os sintomas da SOP?
Estudos recentes destacam que mudanças na dieta podem impactar positivamente os sintomas da SOP, potencialmente melhorando a resistência à insulina e problemas de fertilidade. No entanto, uma abordagem personalizada pode ser mais eficaz aqui, pois os perfis microbianos intestinais podem variar significativamente de paciente para paciente. Como discutimos anteriormente, indivíduos com SOP exibem desequilíbrios microbianos diversos, com variações em pacientes que apresentam resistência à insulina e transtornos de humor concomitantes. Portanto, modificações dietéticas personalizadas que abordem esses desequilíbrios específicos provavelmente produzirão os resultados mais benéficos (9).
Como a Enbiosis Usa o Microbioma para Apoiar a SOP
Na Enbiosis, adotamos uma abordagem personalizada para o manejo da SOP, oferecendo análise avançada do microbioma alimentada por IA para entender o perfil microbiano intestinal único de cada paciente. Os resultados dessa análise abrangente nos permitem oferecer recomendações dietéticas personalizadas, projetadas para abordar desequilíbrios específicos e melhorar a saúde metabólica e hormonal geral.
Todas as nossas recomendações são baseadas em dados e respaldadas pela ciência, ajudando-nos a otimizar os resultados de saúde para indivíduos com SOP. Para saber mais sobre nossos serviços, visite nosso site ou entre em contato conosco hoje.
Contate-nosReferências:
1) Organização Mundial da Saúde. (2025, 7 de fevereiro). Síndrome dos ovários policísticos. https://www.who.int/news-room/fact-sheets/detail/polycystic-ovary-syndrome
2) Yang, L., Zhou, W., Wu, S., Tang, L., Wang, W., Zhou, Y., Li, W., Huang, F., He, Y., & Zhou, W. (2021). Intestinal Flora is a Key Factor in Insulin Resistance and Contributes to the Development of Polycystic Ovary Syndrome. Endocrinology, 162(10), bqab118.
3) He, S., Li, H., Yu, Z., Zhang, F., Liang, S., Liu, H., Chen, H., & Lü, M. (2021). The Gut Microbiome and Sex Hormone-Related Diseases. Frontiers in Microbiology, 12, 711137.
4) Gu, Y., Zhou, G., Zhou, F., Li, Y., Wu, Q., He, H., Zhang, Y., Ma, C., Ding, J., & Hua, K. (2022). Gut and Vaginal Microbiomes in PCOS: Implications for Women’s Health. Frontiers in Endocrinology, 13, 808508.
5) Yang, Y., et al. (2023). Gut microbiota in women with polycystic ovary syndrome: An individual-based analysis of publicly available data. eClinicalMedicine, 77.
6) Lindheim, L., Bashir, M., Münzker, J., Trummer, C., Zachhuber, V., Leber, B., Horvath, A., Pieber, T. R., Gorkiewicz, G., Stadlbauer, V., & Obermayer-Pietsch, B. (2017). Alterations in Gut Microbiome Composition and Barrier Function Are Associated with Reproductive and Metabolic Defects in Women with Polycystic Ovary Syndrome (PCOS): A Pilot Study. PLOS ONE, 12(1), e0168390.
7) He, F., & Li, Y. (2021). The gut microbial composition in polycystic ovary syndrome with insulin resistance: Findings from a normal-weight population. Journal of Ovarian Research, 14(50).
8) Lee, S., Tejesvi, M. V., Hurskainen, E., Aasmets, O., Franks, S., Tapanainen, J. S., Ruuska, T. S., Altmäe, S., Org, E., Salumets, A., Arffman, R. K., & Piltonen, T. T. (2024). Gut bacteriome and mood disorders in women with PCOS. Human Reproduction, 39(6), 1291-1302.
9) Kotusiewicz, W., Siekierko, N., Żołnierek, M., Lubczyńska, Z., Popravko, Y., Świętochowski, J., Lewandowski, M., & Bienia, G. (2023). Impact of various dietary interventions on the reduction of symptoms in polycystic ovary syndrome (PCOS). Journal of Education, Health and Sport. Online, 13(4), 311–318
10) Zhang, X., Zheng, Y., Guo, Y., & Lai, Z. (2019). The Effect of Low Carbohydrate Diet on Polycystic Ovary Syndrome: A Meta-Analysis of Randomized Controlled Trials. International Journal of Endocrinology, 2019(1), 4386401. https://doi.org/10.1155/2019/4386401
11) Shang, Y., Zhou, H., He, R., & Lu, W. (2021). Dietary Modification for Reproductive Health in Women With Polycystic Ovary Syndrome: A Systematic Review and Meta-Analysis. Frontiers in Endocrinology, 12, 735954.


