Table of Contents
Comment Votre Microbiome Intestinal Peut Influencer les Symptômes de la SEP | Enbiosis
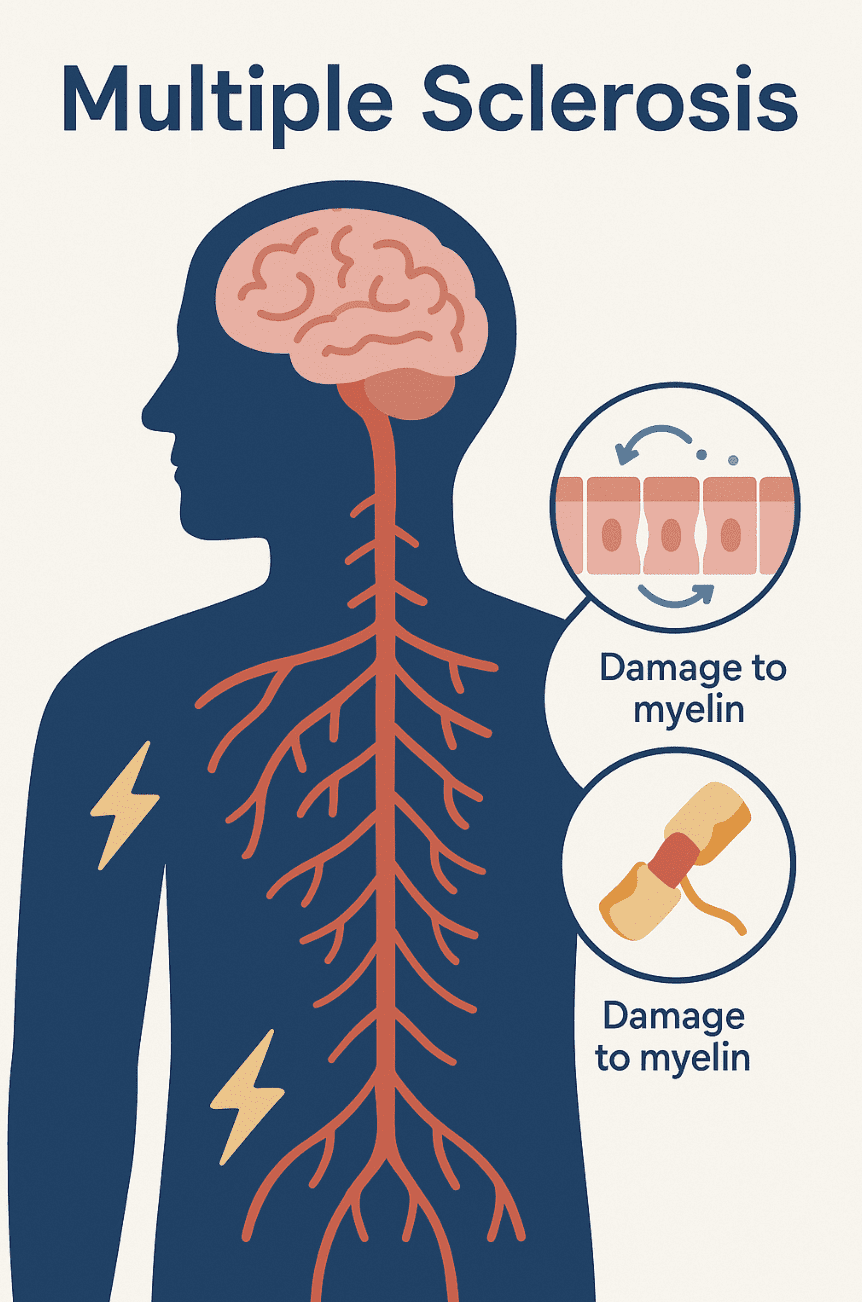
La sclérose en plaques (SEP) est une affection neurologique chronique et imprévisible qui affecte le système nerveux central. Elle survient lorsque le système immunitaire attaque par erreur la gaine protectrice qui entoure les fibres nerveuses, appelée myéline. Cela perturbe les signaux nerveux vitaux et peut entraîner des dommages à long terme au cerveau et à la moelle épinière. Les patients atteints de SEP présentent une gamme diverse de symptômes neurologiques, incluant communément de la fatigue, des engourdissements ou des picotements dans diverses parties du corps, des crampes musculaires, des raideurs ou des spasmes, des difficultés de mobilité, des problèmes de vision et des changements cognitifs. Ces symptômes peuvent varier considérablement d’un patient à l’autre et dépendent de l’emplacement et de l’étendue des lésions nerveuses. La SEP peut être classée en différents types, qui incluent les formes récurrente-rémittente, progressive secondaire et progressive primaire, chacune ayant son propre schéma de progression distinct. Actuellement, il n’existe aucun remède contre cette affection, mais il existe de nombreux traitements disponibles qui peuvent aider les patients à gérer leurs symptômes et à ralentir la progression de la maladie. Bien que les chercheurs ne soient toujours pas certains de la cause de la SEP, il est généralement admis que cette affection résulte d’interactions complexes entre la génétique d’une personne et certains facteurs environnementaux qui peuvent influencer l’activité du système immunitaire. Un domaine émergent d’intérêt est le microbiome intestinal, qui joue un rôle clé dans la régulation de nos réponses immunitaires et le contrôle de l’inflammation systémique.
 Le Microbiome Intestinal et la Sclérose en Plaques – Ce que Dit la Science
Le Microbiome Intestinal et la Sclérose en Plaques – Ce que Dit la Science
Des recherches récentes ont mis en évidence des différences distinctes dans le microbiote intestinal des individus atteints de SEP par rapport aux témoins sains. Cela inclut des altérations dans la composition des communautés microbiennes intestinales ainsi que des changements dans les types de métabolites que ces microbes produisent. Regardons de plus près ce que dit la science :
Dysbiose dans la SEP
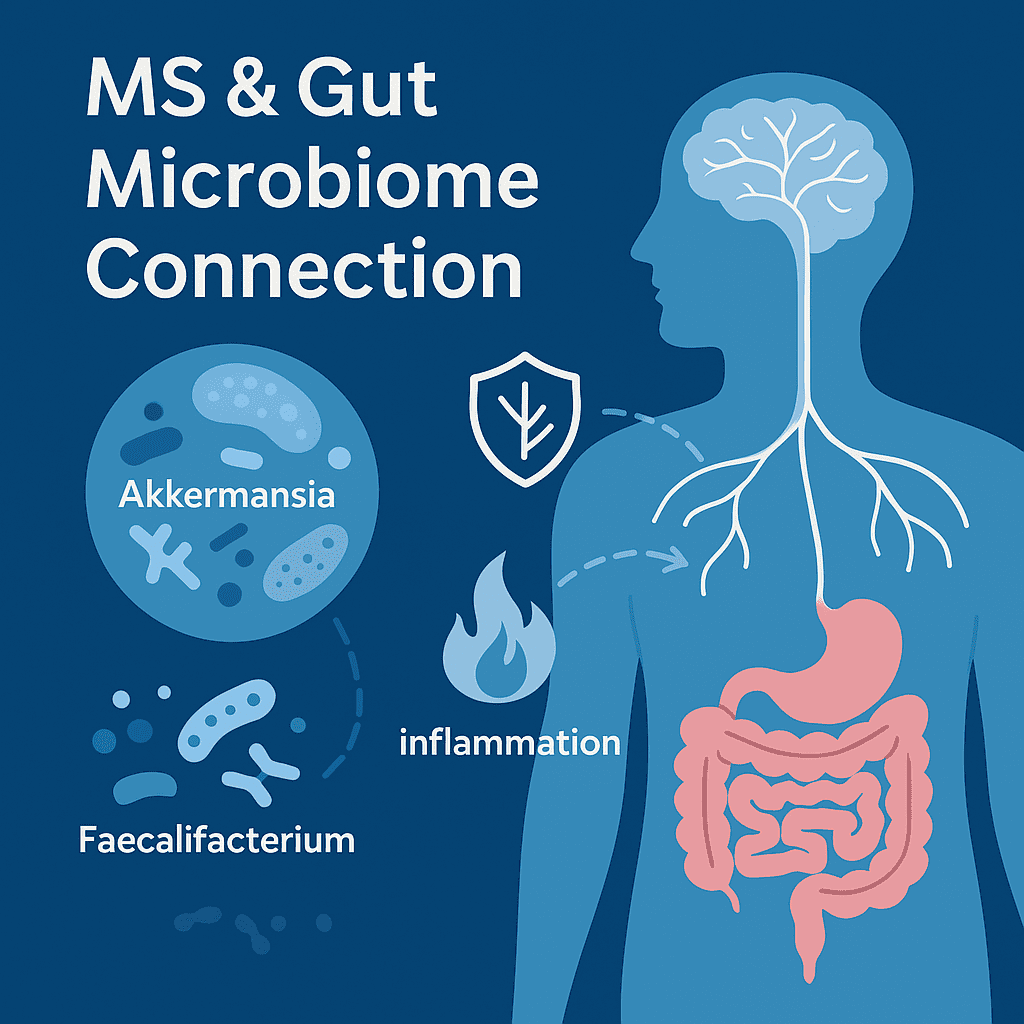
Une constatation cohérente à travers de nombreuses études et revues dans ce domaine est la présence d’une dysbiose intestinale chez les individus atteints de SEP. Reflétant cela, une revue systématique de la littérature, publiée en 2023, a mis en évidence des espèces bactériennes clés qui jouent probablement un rôle dans la pathogenèse de la SEP, incluant Pseudomonas, Mycoplasma, Haemophilus, Blautia, Dorea, Faecalibacterium, Methanobrevibacter, Akkermansia et Desulfovibrionaceae (1).
Des études de recherche ont montré des changements microbiens spécifiques chez les patients SEP. Par exemple, dans l’International Multiple Sclerosis Microbiome Study (iMSMS), qui a comparé le microbiome intestinal de 576 patients SEP avec des témoins sains non apparentés génétiquement vivant dans le même foyer, les chercheurs ont identifié des niveaux significativement augmentés d’Akkermansia muciniphila, Ruthenibacterium lactatiformans, Hungatella hathewayi et Eisenbergiella tayi et une diminution du nombre d’espèces de Faecalibacterium prausnitzii et de Blautia chez les patients SEP (2).
De même, il a été démontré que les patients atteints de SEP récurrente-rémittente et de SEP progressive avaient des niveaux élevés de Clostridium bolteae, Ruthenibacterium lactatiformans et Akkermansia et une diminution de Blautia wexlerae, Dorea formicigenerans et Erysipelotrichaceae CCMM (3). De plus, les patients atteints de SEP progressive avaient une augmentation d’Enterobacteriaceae et de Clostridium g24 FCEY et une diminution de Blautia et d’Agathobaculum. Il est intéressant de noter que certains types de bactéries Clostridium étaient liés à une invalidité et une fatigue plus importantes, tandis qu’une augmentation d’Akkermansia était liée à une invalidité moindre, suggérant qu’elle pourrait en fait être utile dans la SEP (2).
Des preuves supplémentaires détaillant ces changements microbiens proviennent d’une étude publiée récemment en mars 2025, qui a montré que les patients atteints de sclérose en plaques nouvellement diagnostiquée et non traitée présentaient une réduction significative des bactéries intestinales recouvertes d’immunoglobuline A (IgA), par rapport aux témoins sains. Il y avait également des changements notables dans des populations bactériennes intestinales spécifiques parmi les patients SEP. Par exemple, l’abondance relative de Faecalibacterium prausnitzii était diminuée, ce qui était cohérent avec les recherches antérieures. Inversement, Monoglobus pectinyliticus a démontré une abondance relative et une prévalence accrues.
Le Rôle des Métabolites Microbiens
Les changements dans la composition des bactéries intestinales observés dans la SEP sont importants car ces microbes produisent activement une vaste gamme de métabolites lors de la digestion des aliments et de l’exécution de leurs fonctions. Ces métabolites agissent comme des signaux qui peuvent être absorbés dans la circulation sanguine, voyager dans tout le corps et influencer divers processus, en particulier les réponses immunitaires et inflammatoires.
Un groupe clé de métabolites bénéfiques produits par les bactéries intestinales sont les acides gras à chaîne courte (AGCC), tels que le butyrate, le propionate et l’acétate. Les AGCC sont vitaux pour maintenir une muqueuse intestinale saine, possèdent des propriétés anti-inflammatoires et aident à réguler le système immunitaire. Notamment, les études rapportent fréquemment des niveaux plus bas d’AGCC et des bactéries qui les produisent chez les individus atteints de SEP par rapport aux témoins sains (5,6,7). Ces changements peuvent potentiellement contribuer à l’environnement inflammatoire associé à la SEP.
 Comment l’Intestin Influence-t-il la SEP ?
Comment l’Intestin Influence-t-il la SEP ?
Comme l’intestin est intimement lié à de nombreuses parties du corps, il peut influencer la SEP par plusieurs voies clés, que nous explorerons ci-dessous :
Axe Intestin-Cerveau
Un réseau de communication bidirectionnel existe entre notre tractus gastro-intestinal et le système nerveux central. Dans le contexte de la SEP, un environnement intestinal dysbiotique peut envoyer des signaux via ces voies qui peuvent promouvoir l’inflammation dans le cerveau, influencer l’activité des cellules immunitaires dans le SNC et potentiellement affecter l’intégrité de la barrière hémato-encéphalique (8).
Modulation du Système Immunitaire
Environ 70 à 80 % des cellules immunitaires du corps résident dans l’intestin (9) et les microbes intestinaux sont en dialogue constant avec celles-ci, jouant un rôle crucial dans leur développement, leur entraînement et leur fonctionnement. Lorsque notre microbiome intestinal devient déséquilibré, cela peut altérer la régulation immunitaire, conduisant à des réponses immunitaires hyperactives ou à une inflammation, caractéristique de la SEP.
Comment l’Ajustement du Microbiome Intestinal pourrait-il Bénéficier à la SEP ?
Ajuster le microbiome intestinal par l’alimentation présente une approche prometteuse pour soutenir la prise en charge de la sclérose en plaques (SEP), car l’alimentation est l’un des outils les plus efficaces pour influencer à la fois la composition et la fonctionnalité des bactéries intestinales. La recherche scientifique montre de plus en plus que la dysbiose intestinale — un déséquilibre dans la communauté microbienne intestinale — peut contribuer à la progression de la SEP en perturbant l’intégrité de la barrière intestinale et en favorisant l’inflammation systémique. Un microbiome intestinal sain soutient la production de métabolites bénéfiques tels que les acides gras à chaîne courte (AGCC), comme le butyrate, qui aident à maintenir la fonction protectrice de la paroi intestinale. Lorsque cette barrière est compromise en raison d’une production réduite d’AGCC, des substances nocives, y compris des composants bactériens et des particules alimentaires non digérées, peuvent passer dans la circulation sanguine, déclenchant des réponses immunitaires et une inflammation systémique — des mécanismes étroitement liés à l’activité auto-immune observée dans la SEP (10).
De plus, un autre mécanisme clé par lequel le microbiome intestinal peut influencer la SEP est le mimétisme moléculaire. Certaines espèces bactériennes, lorsqu’elles sont surreprésentées dans un intestin déséquilibré, peuvent produire des molécules qui ressemblent étroitement à des composants des tissus humains, en particulier la gaine de myéline qui isole les fibres nerveuses. Cette ressemblance peut tromper le système immunitaire et l’amener à attaquer les propres protéines de myéline de l’organisme, contribuant à la neurodégénérescence dans la SEP. La recherche a démontré des similitudes entre les composants microbiens de bactéries telles que Lactobacillus et Clostridium et les protéines de myéline humaine comme la protéine basique de la myéline (MBP) et la glycoprotéine oligodendrocytaire de la myéline (MOG). Cela soutient davantage le potentiel des stratégies de modulation ciblée du microbiome — en particulier par une nutrition personnalisée — pour aider à réduire l’inflammation liée à la SEP et à ralentir la progression de la maladie.
Comment l’Ajustement du Microbiome Intestinal pourrait-il Bénéficier à la SEP ?
L’alimentation est l’un des outils les plus puissants dont nous disposons pour influencer nos communautés microbiennes intestinales, y compris quelles bactéries sont présentes dans notre intestin et leur fonctionnement. En effet, de nombreuses études scientifiques mettent constamment en évidence l’effet prometteur que l’alimentation peut avoir sur l’activité et la progression de la SEP (11,12,13).
Afin d’optimiser l’impact potentiel que l’alimentation peut avoir sur les patients SEP, il est important que nous comprenions pleinement le paysage microbien spécifique d’un individu. La nutrition personnalisée, guidée par l’analyse du microbiome, peut aider à atteindre cette approche sur mesure. Au lieu de fournir aux patients des recommandations alimentaires générales, le test microbiome aide à informer des plans alimentaires adaptés. Ces conseils alimentaires et de mode de vie ciblés peuvent aider à encourager la croissance de bactéries bénéfiques, à stimuler la production de métabolites utiles et à rééquilibrer l’intestin vers une communauté microbienne globale plus favorable.
Personnaliser la Prise en Charge de la SEP avec ENBIOSIS
Gérer la SEP est un parcours complexe, nécessitant généralement une approche qui combine des traitements médicaux, des ajustements du mode de vie et de l’alimentation, et d’autres stratégies de soutien. Comme discuté dans cet article, le microbiome intestinal est considéré comme un contributeur clé aux processus inflammatoires observés dans la SEP. Ainsi, l’alimentation peut être un modulateur important de l’affection, car elle influence directement le microbiome intestinal.
Chez Enbiosis, nous proposons une analyse avancée du microbiome intestinal utilisant une technologie de séquençage de pointe combinée à des algorithmes sophistiqués alimentés par l’IA. Cela nous permet de générer une image détaillée de l’écosystème intestinal unique d’un individu, que nous traduisons en recommandations de nutrition personnalisées pratiques et actionnables.
Visitez notre site web pour en savoir plus sur l’approche d’Enbiosis, ou contactez-nous via notre page de contact si vous avez des questions spécifiques.
En Savoir PlusRéférences :
1. Dunalska, A., Saramak, K., & Szejko, N. (2023). The Role of Gut Microbiome in the Pathogenesis of Multiple Sclerosis and Related Disorders. Cells, 12(13), 1760.
2. Zhou, X., Baumann, R., Gao, X., Mendoza, M., Singh, S., Katz Sand, I., Xia, Z., Cox, L. M., Chitnis, T., Yoon, H., Moles, L., Caillier, S. J., Santaniello, A., Ackermann, G., Harroud, A., Lincoln, R., Gomez, R., González Peña, A., Digga, E., … Baranzini, S. E. (2022). Gut microbiome of multiple sclerosis patients and paired household healthy controls reveal associations with disease risk and course. Cell, 185(19), 3467–3486.e16.
3. Cox, L. M., Maghzi, A. H., Liu, S., Tankou, S. K., Dhang, F. H., Willocq, V., Song, A., Wasén, C., Tauhid, S., Chu, R., Anderson, M. C., De Jager, P. L., Polgar-Turcsanyi, M., Healy, B. C., Glanz, B. I., Bakshi, R., Chitnis, T., & Weiner, H. L. (2021). Gut Microbiome in Progressive Multiple Sclerosis. Annals of Neurology, 89(6), 1195-1211.
4 Gupta, V. K., Janda, G. S., Pump, H. K., Lele, N., Cruz, I., Cohen, I., Ruff, W. E., Hafler, D. A., Sung, J., & Longbrake, E. E. (2025). Alterations in gut microbiome-host relationships after immune perturbation in patients with multiple sclerosis. Neurology: Neuroimmunology & Neuroinflammation, 12(2).
5. Levi, I., et al. (2025). Potential role of indolelactate and butyrate in multiple sclerosis revealed by integrated microbiome-metabolome analysis. Cell Reports Medicine, 2(4), Article 100246.
6. Ling, Z., Cheng, Y., Yan, X., Shao, L., Liu, X., Zhou, D., Zhang, L., Yu, K., & Zhao, L. (2020). Alterations of the Fecal Microbiota in Chinese Patients With Multiple Sclerosis. Frontiers in Immunology, 11, 590783.
7. Moles, L., Delgado, S., Gorostidi-Aicua, M., Sepúlveda, L., Alberro, A., Iparraguirre, L., Suárez, J. A., Romarate, L., Arruti, M., Muñoz-Culla, M., Castillo-Triviño, T., Otaegui, D., & Microbiome Study Consortium, M. S. (2022). Microbial dysbiosis and lack of SCFA production in a Spanish cohort of patients with multiple sclerosis. Frontiers in Immunology, 13, 960761.
8. Parodi, B. (2021). The Gut-Brain Axis in Multiple Sclerosis. Is Its Dysfunction a Pathological Trigger or a Consequence of the Disease? Frontiers in Immunology, 12, 718220. Wiertsema, S. P., Garssen, J., & J Knippels, L. M. (2021).
9. The Interplay between the Gut Microbiome and the Immune System in the Context of Infectious Diseases throughout Life and the Role of Nutrition in Optimizing Treatment Strategies. Nutrients, 13(3), 886.
10. Bigdeli, A., Ghaderi-Zefrehei, M., Lesch, B. J., Behmanesh, M., & Arab, S. S. (2024). Bioinformatics analysis of myelin-microbe interactions suggests multiple types of molecular mimicry in the pathogenesis of multiple sclerosis. PLOS ONE, 19(12), e0308817.
11. Stoiloudis, P., Kesidou, E., Bakirtzis, C., Sintila, A., Konstantinidou, N., Boziki, M., & Grigoriadis, N. (2022). The Role of Diet and Interventions on Multiple Sclerosis: A Review. Nutrients, 14(6), 1150.
12. Nan, H. (2024). Causal effects of dietary composition on multiple sclerosis risk and severity: A Mendelian randomization study. Frontiers in Nutrition, 11, 1410745.
13. Krivić, A. D., Begagić, E., Hadžić, S., Bećirović, A., Bećirović, E., Hibić, H., Lihić, L. T., Vukas, S. K., Bečulić, H., Kasapović, T., & Pojskić, M. (2025). Unveiling the Important Role of Gut Microbiota and Diet in Multiple Sclerosis. Brain Sciences, 15(3), 253.